Ung thư bàng quang là một trong những bệnh lý ác tính phổ biến nhất trong hệ tiết niệu, đứng hàng đầu về tỷ lệ tái phát. Trong đó, Ung thư bàng quang không xâm lấn cơ (NMIBC) chiếm khoảng 75% các trường hợp mới chẩn đoán. Việc hiểu rõ về bệnh lý này không chỉ giúp người bệnh giảm bớt lo âu mà còn là chìa khóa để phối hợp hiệu quả với bác sĩ trong lộ trình điều trị dài hạn.
Bài viết dưới đây được tổng hợp dựa trên hướng dẫn của Urology Care Foundation và các tiêu chuẩn y khoa quốc tế, nhằm cung cấp cái nhìn toàn diện, khách quan và khoa học nhất về NMIBC.
1. Khái niệm khoa học về Ung thư bàng quang không xâm lấn cơ (NMIBC)
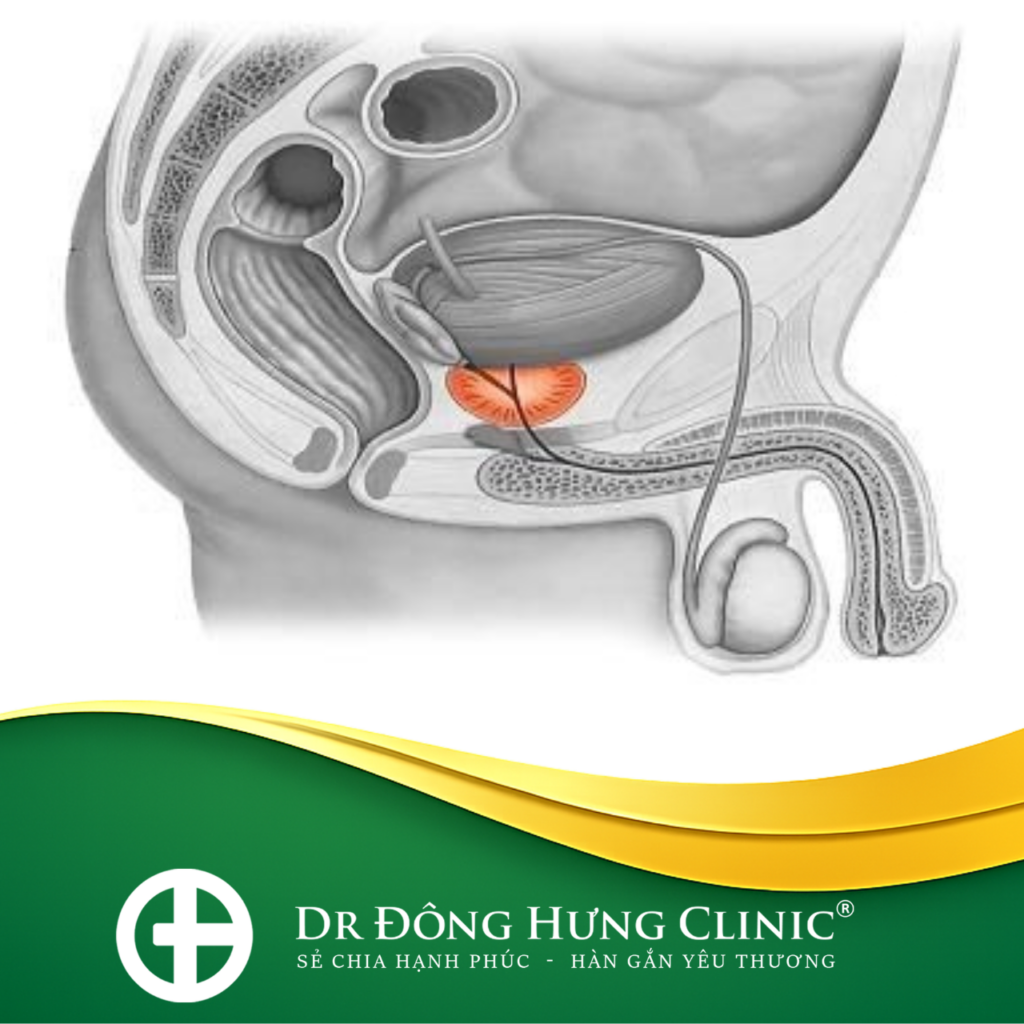
Ung thư bàng quang không xâm lấn cơ (Non-Muscle Invasive Bladder Cancer – NMIBC) là thuật ngữ y khoa mô tả các khối u ác tính xuất hiện ở lớp lót bên trong cùng của bàng quang.
Cấu tạo thành bàng quang gồm nhiều lớp: lớp niêm mạc (biểu mô chuyển tiếp), lớp dưới niêm mạc (mô liên kết) và lớp cơ dày. NMIBC được định nghĩa là khi các tế bào ung thư chỉ khu trú tại lớp niêm mạc hoặc vừa chạm đến lớp dưới niêm mạc, chưa xâm lấn vào lớp cơ bàng quang.
Mặc dù được coi là giai đoạn sớm, NMIBC lại có đặc tính sinh học phức tạp: chúng rất dễ tái phát sau điều trị ban đầu và một tỷ lệ nhỏ có thể tiến triển thành ung thư xâm lấn cơ (MIBC) nếu không được quản lý chặt chẽ.
2. Các triệu chứng lâm sàng và dấu hiệu nhận biết sớm
Triệu chứng của NMIBC thường không mang tính đặc hiệu cao, đôi khi dễ nhầm lẫn với viêm đường tiết niệu thông thường. Tuy nhiên, sự xuất hiện của các dấu hiệu sau đây cần được đặc biệt lưu ý:
-
Tiểu máu (Hematuria): Đây là triệu chứng quan trọng nhất. Máu có thể khiến nước tiểu có màu hồng, đỏ tươi hoặc màu rỉ sắt. Điểm đặc trưng là “tiểu máu không đau”, có thể tự hết sau vài ngày rồi xuất hiện lại, khiến người bệnh dễ chủ quan.
-
Triệu chứng kích thích: Bao gồm đi tiểu nhiều lần (tần suất tăng bất thường), tiểu gấp (buồn tiểu không thể nhịn) và cảm giác nóng rát khi đi tiểu.
-
Đau âm ỉ: Cảm giác khó chịu ở vùng bụng dưới hoặc vùng hạ vị.
Bên cạnh các vấn đề về bàng quang, nam giới cũng nên quan tâm đến các bất thường khác tại cơ quan sinh dục vốn có mối liên hệ mật thiết với hệ tiết niệu. Các tình trạng như bao quy đầu và các bất thường thường gặp cũng cần được xử lý chuẩn y khoa để đảm bảo sức khỏe tổng thể.
3. Nguyên nhân và các yếu tố nguy cơ hàng đầu
Khoa học hiện đại đã xác định được mối liên hệ chặt chẽ giữa lối sống, môi trường và ung thư bàng quang:
-
Hút thuốc lá: Đây là yếu tố nguy cơ lớn nhất. Các chất gây ung thư trong thuốc lá sau khi vào phổi sẽ được máu hấp thụ, thận lọc và tích tụ trong nước tiểu. Khi nước tiểu nằm trong bàng quang, các chất này trực tiếp tấn công niêm mạc.
-
Phơi nhiễm hóa chất công nghiệp: Những người làm việc trong ngành nhuộm, cao su, da, dệt may hoặc tiếp xúc với sơn thường xuyên có nguy cơ cao do hít phải hoặc tiếp xúc qua da với các hợp chất amin thơm.
-
Bức xạ ion hóa: Những người từng xạ trị vùng chậu để điều trị các loại ung thư khác có nguy cơ cao mắc ung thư bàng quang sau này.
-
Kích thích mãn tính: Sỏi bàng quang lâu ngày hoặc nhiễm trùng tiết niệu tái diễn nhiều lần cũng làm tăng nguy cơ biến đổi tế bào.
4. Quy trình chẩn đoán NMIBC chuẩn y khoa
Để chẩn đoán chính xác NMIBC, bác sĩ tiết niệu sẽ thực hiện một chuỗi các xét nghiệm và thủ thuật phối hợp:
4.1. Xét nghiệm nước tiểu và dấu ấn sinh học
-
Phân tích nước tiểu: Tìm hồng cầu ẩn (vi thể).
-
Tế bào học nước tiểu (Cytology): Tìm các tế bào ung thư bong ra khỏi thành bàng quang dưới kính hiển vi.
-
Dấu ấn khối u (Biomarkers): Các xét nghiệm protein chuyên sâu giúp tăng độ chính xác trong việc phát hiện tế bào ác tính.
4.2. Chẩn đoán hình ảnh
Các kỹ thuật như CT Scanner đa dãy, MRI hoặc siêu âm hệ tiết niệu giúp bác sĩ quan sát độ dày của thành bàng quang, tình trạng thận, niệu quản và kiểm tra sự hiện diện của các khối u lớn hoặc hạch bạch huyết.
4.3. Nội soi bàng quang (Cystoscopy)
Đây là phương pháp mang tính quyết định. Bác sĩ sử dụng một ống soi nhỏ có gắn camera để quan sát trực tiếp bề mặt niêm mạc bàng quang. Nếu phát hiện tổn thương, bác sĩ sẽ tiến hành bước tiếp theo là TURBT.
4.4. Cắt bỏ khối u bàng quang qua đường niệu đạo (TURBT)
TURBT vừa là phương pháp chẩn đoán vừa là bước điều trị đầu tiên. Bác sĩ sẽ cắt bỏ toàn bộ khối u có thể nhìn thấy được và lấy mẫu mô để làm sinh thiết.
Kết quả sinh thiết từ chuyên gia giải phẫu bệnh sẽ cho biết:
-
Giai đoạn (Stage): Ta (ung thư bề mặt), Tis (ung thư tại chỗ) hay T1 (xâm lấn mô liên kết bên dưới).
-
Độ (Grade): Độ thấp (phát triển chậm) hoặc Độ cao (rất hung hãn, dễ xâm lấn).
5. Các phương pháp điều trị NMIBC cập nhật 2026
Lộ trình điều trị NMIBC được cá thể hóa dựa trên nhóm nguy cơ của từng bệnh nhân (Thấp – Trung bình – Cao).
5.1. Phẫu thuật nội soi (TURBT)
Mục tiêu là loại bỏ sạch sẽ mọi tổn thương sùi hoặc phẳng trong lòng bàng quang. Thủ thuật này được thực hiện dưới gây tê tủy sống hoặc gây mê toàn thân.
5.2. Liệu pháp bơm thuốc nội bàng quang
Để giảm tỷ lệ tái phát, thuốc được bơm trực tiếp vào bàng quang qua ống thông niệu đạo:
-
Hóa trị nội bàng quang (Gemcitabine, Mitomycin C): Thường được sử dụng một liều ngay sau phẫu thuật TURBT.
-
Liệu pháp miễn dịch BCG: Đây là “tiêu chuẩn vàng” cho NMIBC nguy cơ cao. BCG giúp kích thích hệ miễn dịch tại chỗ tấn công các tế bào ung thư còn sót lại.
5.3. Cắt bàng quang bán phần hoặc toàn phần
Phương pháp này chỉ được cân nhắc khi:
-
Bệnh nhân không đáp ứng với BCG.
-
Ung thư dạng CIS (ung thư tại chỗ) lan tỏa trên diện rộng.
-
Khối u độ cao tái phát liên tục, đe dọa xâm lấn vào cơ.
Đối với nam giới, các can thiệp vùng chậu có thể ảnh hưởng đến chức năng sinh lý. Người bệnh cần trao đổi với bác sĩ về các vấn đề như rối loạn xuất tinh hoặc các can thiệp chỉnh hình dương vật nếu có nhu cầu phục hồi chức năng và thẩm mỹ sau điều trị ung thư.
6. Theo dõi sau điều trị và quản lý tái phát
Đặc trưng lớn nhất của NMIBC là tính tái phát. Do đó, việc theo dõi định kỳ là bắt buộc và kéo dài.
-
Tần suất: Thông thường là 3 tháng một lần trong 2 năm đầu, sau đó 6 tháng một lần và hàng năm sau đó.
-
Phương pháp: Nội soi bàng quang kết hợp xét nghiệm nước tiểu.
-
Mục tiêu: Phát hiện ngay khi khối u mới quay trở lại để xử lý bằng các phương pháp ít xâm lấn, bảo tồn được bàng quang cho người bệnh.
Để hiểu thêm về các câu hỏi cần đặt ra cho bác sĩ trong quá trình theo dõi, bạn có thể tham khảo hướng dẫn thảo luận cho bệnh nhân của UrologyHealth.org.
7. Chế độ dinh dưỡng và lối sống cho người bệnh
Để hỗ trợ quá trình điều trị và giảm thiểu nguy cơ ung thư tiến triển, người bệnh nên tuân thủ các nguyên tắc sau:
-
Tuyệt đối không hút thuốc: Việc tiếp tục hút thuốc làm giảm hiệu quả của liệu pháp BCG và hóa trị.
-
Uống đủ nước: Nước giúp pha loãng các chất độc và tống xuất chúng ra ngoài nhanh hơn qua đường tiểu.
-
Ăn nhiều rau họ cải: Bông cải xanh, bắp cải, súp lơ chứa các hợp chất isothiocyanate có khả năng bảo vệ niêm mạc bàng quang.
-
Tập thể dục nhẹ nhàng: Giúp cải thiện hệ miễn dịch và giảm mệt mỏi sau các đợt bơm thuốc nội bàng quang.
8. Tác dụng phụ và cách xử lý
Người bệnh có thể gặp một số khó chịu trong quá trình điều trị như:
-
Tiểu buốt, tiểu lắt nhắt sau khi bơm thuốc.
-
Cảm giác giống cúm (sốt nhẹ, mệt mỏi) khi dùng BCG.
-
Chảy máu nhẹ sau nội soi.
Hầu hết các triệu chứng này sẽ tự hết sau 24-48 giờ. Tuy nhiên, nếu xuất hiện sốt cao liên tục hoặc tiểu máu cục lớn, cần liên hệ ngay với trung tâm y tế gần nhất.
9. Kết luận
Ung thư bàng quang không xâm lấn cơ (NMIBC) là một thách thức y tế đòi hỏi sự kiên trì từ cả bác sĩ và người bệnh. Với những tiến bộ của y khoa năm 2026, tỷ lệ bảo tồn được bàng quang và duy trì chất lượng cuộc sống tốt cho bệnh nhân là rất cao. Điều quan trọng nhất chính là chẩn đoán sớm, điều trị đúng phác đồ và tuân thủ tuyệt đối lịch tái khám định kỳ.
Tuyên bố miễn trừ trách nhiệm
Nội dung trong bài viết này được biên soạn cho mục đích cung cấp kiến thức y khoa tổng quát và không thể thay thế cho việc chẩn đoán hoặc điều trị trực tiếp bởi bác sĩ chuyên khoa. Mỗi tình trạng bệnh lý đều có những đặc điểm riêng biệt, người bệnh tuyệt đối không tự ý áp dụng các phương pháp điều trị mà chưa có sự chỉ định của bác sĩ. Chúng tôi khuyến khích người bệnh thảo luận cởi mở với đội ngũ y tế để xây dựng lộ trình điều trị an toàn và hiệu quả nhất.
Nguồn tham khảo:
-
Urology Care Foundation (Official Foundation of the American Urological Association).
-
Guidelines for Non-Muscle Invasive Bladder Cancer 2025/2026.
-
Tài liệu hướng dẫn điều trị Ung thư bàng quang – Bộ Y tế Việt Nam.